![]()
En juillet, 6 articles sur le syndrome de Dravet, dont 2 sur le régime cétogène : bonne lecture !
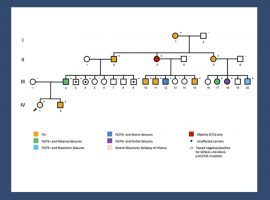
Seizure. 2011 Nov;20(9):711-2. Epub 2011 Jul 19.
Variable expressivity of a novel mutation in the SCN1A gene leading to an autosomal dominant seizure disorder.
Mhanni AA, Hartley JN, Sanger WG, Chudley AE, Spriggs EL.
Department of Pediatrics and Child Health and Department of Biochemistry and Medical Genetics, University of Manitoba, Canada.
Mutations in the SCN1A gene can cause a variety of dominantly inherited epilepsy syndromes. Severe phenotypes usually result from loss of function mutations, whereas missense mutations cause a milder phenotype by altering the sodium channel activity. We report on a novel missense variant (p.Val1379Leu) in the SCN1A gene segregating in an autosomal dominant pattern in a family exhibiting a variable epilepsy phenotype ranging from generalized epilepsy with febrile seizures during infancy to a well controlled seizure disorder in adulthood. This report supports the importance of SCN1A mutation analysis in families in which seizure disorders segregate in an autosomal dominant fashion.
Epilepsy Curr. 2011 Jul;11(4):120-2.
Vaccination and the onset of dravet syndrome.
Ben-Menachem E.
Article gratuit [doi: 10.5698/1535-7511-11.4.120]
Epilepsia. 2011 Jul 29. doi: 10.1111/j.1528-1167.2011.03211.x. [Epub ahead of print]
Protective effect of the ketogenic diet in Scn1a mutant mice.
Dutton SB, Sawyer NT, Kalume F, Jumbo-Lucioni P, Borges K, Catterall WA, Escayg A.
Department of Human Genetics, Emory University, Atlanta, Georgia, U.S.A. Department of Pharmacology, University of Washington, Seattle, Washington, U.S.A. School of Biomedical Sciences, The University of Queensland, St. Lucia, Queensland, Australia.
L’effet protecteur du régime cétogène chez les souris mutantes SCN1A
But : Nous avons évalué la capacité du régime cétogène (KD) à améliorer les seuils de convulsions flurothyl-induits chez 2 lignées de souris avec des mutations SCN1A : un modèle syndrome de Dravet (DS) et un modèle d’épilepsie génétique (généralisée) avec des convulsions fébriles plus (GEFS+).
Méthodes : Au jour postnatal 21, des souris modèles DS et GEFS+ ont jeûné 12 à 14h puis ont été placées en KD 6:1 (lipides sur protéines et glucides) ou en régime standard (SD) pendant 2 semaines. A la fin de la période de 2 semaines, nous avons mesuré les seuils des convulsions induites par du flurothyl chemiconvulsant. La masse corporelle, le niveau de β-hydroxybutyrate (BHB), et le niveau de glucose ont été également enregistrés tous les 2 jours sur une période de 2 semaines pour les 2 cohortes distinctes de souris mutantes et sauvages soit en KD ou en SD.
Principales conclusions : les souris placées en KD ont gagné moins de poids et présentaient des taux significativement plus élevés de BHB comparées aux souris en SD. On note que les seuils de convulsions flurothyl-induites ont été rétablies à des niveaux plus normaux pour les 2 lignées après 2 semaines de KD.
Significations : ces résultats montrent que le KD peut être un traitement efficace pour les patients réfractaires avec des mutations SCN1A. La disponibilité des modèles murins de DS et GEFS+ fournit également une occasion de mieux comprendre le mécanisme d’action du KD, ce qui peut faciliter le développement de meilleurs traitements.
Neuropsychiatr Dis Treat. 2011;7:399-407. Epub 2011 Jul 5.
Update on rufinamide in childhood epilepsy.
Coppola G.
Clinic of Child and Adolescent Neuropsychiatry, Medical School, University of Salerno, Italy.
Point sur le rufinamide dans les épilepsies infantiles.
Le rufinamide est un composé actif par voie orale de structure nouvelle (1 – [(2,6-difluorophenil1) methyl1] -1 hydro 1,2,3-triazole-4 carboxamide), qui est structurellement distinct des autres médicaments anticonvulsivants. Il a obtenu le statut de médicament orphelin pour le traitement d’appoint du syndrome de Lennox Gastaut (LGS) aux Etats-Unis en 2004, et utilisé en Europe à partir de 2007. En Janvier 2009, le rufinamide a été approuvé par la Food and Drug Administration pour le traitement de LGS chez les enfants de 4 ans et plus. Il est également approuvé pour le traitement d’appoint des crises partielles chez les adultes et les adolescents. L’efficacité du rufinamide principalement contre des crises atoniques/toniques des patients LGS semble aujourd’hui incontestable et a été confirmée à la fois dans les essais contrôlés randomisés et des études ouvertes labellisées. Plus récemment, le rufinamide a été évalué pour le traitement d’appoint des encéphalopathies épileptiques débutant dans l’enfance et de syndromes épileptiques autres que LGS, incluant les spasmes épileptiques, l’encéphalopathie épileptique multifocale avec spasmes et crises toniques, l’épilepsie myoclono-astatique, le syndrome de Dravet et l’épilepsie avec crises partielles migrantes du nourrisson. Cette étude met à jour les données de la littérature existant sur l’efficacité et la sécurité/tolérance du rufinamide dans les syndromes épileptiques débutant dans l’enfance.
Seizure. 2011 Oct;20(8):640-5. Epub 2011 Jul 16.
Long-term follow-up of the ketogenic diet for refractory epilepsy: Multicenter Argentinean experience in 216 pediatric patients.
Caraballo R, Vaccarezza M, Cersósimo R, Rios V, Soraru A, Arroyo H, Agosta G, Escobal N, Demartini M, Maxit C, Cresta A, Marchione D, Carniello M, Paníco L.
Hospital Nacional de Pediatría « Prof Dr Juan P. Garrahan », Buenos Aires, Argentina.
Suivi à long terme du régime cétogène pour l’épilepsie réfractaire: expérience multicentrique argentine chez 216 patients pédiatriques.
Objectif : Dans cette étude argentine rétrospective, collaborative, et multicentrique, nous examinons l’efficacité et la tolérance du régime cétogène (KD) pour différents syndromes épileptiques.
Matériel et méthodes : nous avons évalué les dossiers cliniques de 216 patients débutant le KD entre le 1 Mars 1990 et le 31 Décembre 2010.
Résultats : Cent quarante des premiers patients (65%) sont restés sur le régime à la fin de la période d’étude. Vingt-neuf patients (20,5%) sont devenus libre de crise et 50 enfants (36%) avaient une diminution de 75-99% des crises. Ainsi, 56,5% des patients avaient un contrôle des crises de plus de 75%. Les meilleurs résultats ont été trouvés chez des patients atteints d’épilepsie myoclono-astatique, du syndrome de Lennox Gastaut, et du syndrome de West. De bons résultats ont également été trouvés chez des patients atteints du syndrome de Dravet, chez ceux avec une épilepsie focale symptomatique secondaire à des malformations du développement cortical, et chez les patients atteints de sclérose tubéreuse de Bourneville. Les crises ont été significativement réduites chez quatre patients avec une encéphalopathie épileptique réfractaire induite par la fièvre d’âge scolaire et chez deux patients atteints d’encéphalopathie épileptique avec pointes-ondes continues continues au cours du sommeil. La période médiane de suivi après l’arrêt du régime a été de 6 ans. Vingt patients qui sont devenus libres de crise ont arrêté le régime, mais les crises ont récidivé pour cinq (25%). Sur les 40 patients avec une réduction des crises de plus de 50% qui ont interrompu le régime, 10 ont présenté des crises récurrentes.
Conclusion : Le régime cétogène est une bonne option dans le traitement de l’épilepsie réfractaire. Après l’arrêt du régime, la récurrence des crises survient chez quelques patients.
Neurology. 2011 Jul 26;77(4):380-3. Epub 2011 Jul 13.
De novo SCN1A mutations in migrating partial seizures of infancy.
Carranza Rojo D, Hamiwka L, McMahon JM, Dibbens LM, Arsov T, Suls A, Stödberg T, Kelley K, Wirrell E, Appleton B, Mackay M, Freeman JL,Yendle SC, Berkovic SF, Bienvenu T, De Jonghe P, Thorburn DR, Mulley JC, Mefford HC, Scheffer IE.
Epilepsy Research Centre, Department of Medicine, University of Melbourne, Austin Health, Melbourne, Australia.
Les mutations de novo SCN1A dans les épilepsies partielles migrantes de l’enfant (MPSI).
OBJECTIVE:To determine the genetic etiology of the severe early infantile onset syndrome of malignant migrating partial seizures of infancy (MPSI).
METHODS: Fifteen unrelated children with MPSI were screened for mutations in genes associated with infantile epileptic encephalopathies: SCN1A, CDKL5, STXBP1, PCDH19, and POLG. Microarray studies were performed to identify copy number variations.
RESULTS: One patient had a de novo SCN1A missense mutation p.R862G that affects the voltage sensor segment of SCN1A. A second patient had a de novo 11.06 Mb deletion of chromosome 2q24.2q31.1 encompassing more than 40 genes that included SCN1A. Screening of CDKL5 (13/15 patients), STXBP1 (13/15), PCDH19 (9/11 females), and the 3 common European mutations of POLG (11/15) was negative. Pathogenic copy number variations were not detected in 11/12 cases.
CONCLUSION: Epilepsies associated with SCN1A mutations range in severity from febrile seizures to severe epileptic encephalopathies includingDravet syndrome and severe infantile multifocal epilepsy. MPSI is now the most severe SCN1A phenotype described to date. While not a common cause of MPSI, SCN1A screening should now be considered in patients with this devastating epileptic encephalopathy.